Traitements : une question d’immunité ?
Publié le 26 mai 2020 dans News
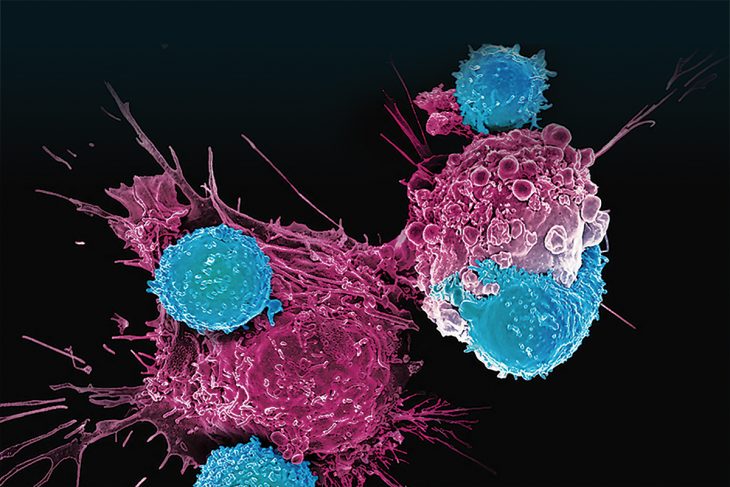
Depuis une dizaine d’années, l’immunothérapie a pris une place grandissante dans le traitement du cancer, en particulier du mélanome, des tumeurs du poumon ou de la vessie. Elle est d’ailleurs utilisée de plus en plus tôt et parfois en première intention, aux côtés des approches conventionnelles comme la chimiothérapie et la radiothérapie. Son principe ? Booster les réponses immunitaires de l’organisme face aux cellules tumorales. « Ce sont des thérapies qui marchent relativement bien : jusqu’à 40 à 50 % des patients qui souffrent de certains cancers métastatiques vont obtenir un bénéfice », explique Sophie Lucas de l’UCLouvain, ancienne Chercheuse qualifiée FNRS et promotrice de projets Télévie.
Treg : l’agent régulateur
Depuis 2004, Sophie Lucas a son petit chouchou au sein du système immunitaire : les Treg. Cellules assez rares, les Treg ou « lymphocytes T régulateurs » ont pour rôle de réguler les réactions excessives du système immunitaire. Ils sont absolument essentiels à la vie. Les bébés qui souffrent d’une maladie génétique rare caractérisée par l’absence de Treg développent ainsi un syndrome auto-immunitaire aigu, mortel avant l’âge de deux ans en cas d’absence de traitement. « Chez les patients cancéreux, on pense que les Treg fonctionnent au contraire trop : ils bloquent les autres cellules du système immunitaire qui devraient nous aider à rejeter le cancer en reconnaissant les antigènes à la surface des cellules tumorales », commente la chercheuse. Pendant longtemps, le fonctionnement des Treg dans le contexte du cancer est resté méconnu. Mais aujourd’hui, les chercheurs ont identifié à leur surface certaines molécules – GARP et TGF-beta – susceptibles de bloquer les réponses immunitaires contre les tumeurs. « Nous avons développé des outils – des anticorps anti-GARP – pour bloquer ces molécules, ce qui nous a permis d’initier des collaborations avec l’industrie. Des essais cliniques de phase 1 sont aujourd’hui en cours. »
Utilisé seul ou en combinaison, ce nouveau traitement pourrait réactiver les réponses immunitaires, peut-être avec une meilleure efficacité que les immunothérapies existantes. L’espoir est aussi de pouvoir l’utiliser dans des types de cancer où les immunothérapies disponibles à l’heure actuelle ne fonctionnent pas. Parallèlement à ces recherches, Sophie Lucas étudie, dans le cadre d’un projet WELBIO, l’implication des Treg dans la survenue du lupus et de la sclérodermie, des maladies auto-immunes où le système immunitaire s’attaque aux propres composants de l’organisme. « Dans ces deux maladies, nous avons des indications sérieuses pour penser que le Treg ou le TGF-beta pourraient être impliqués. » Alors qu’ils fonctionnent « trop » dans le cancer, les Treg pourraient ici fonctionner trop peu.
Cancers et maladies auto-immunes
Si l’immunothérapie est efficace dans certains cancers, cela signifie-t-il qu’un cancer est toujours lié à une défaillance du système immunitaire ? « Si on pousse le raisonnement, on peut en effet se dire que le processus existe chez toute personne qui a un cancer : des cellules tumorales ont échappé à la surveillance immunitaire », explique Pierre Coulie, professeur à l’UCLouvain et membre de la Commission scientifique Télévie. Alors que Sophie Lucas cherche à identifier un mécanisme immunosuppresseur précis, Pierre Coulie étudie pour sa part le moment où ces réponses immunitaires anti-tumorales se mettent en place. « Deux stratégies pourraient entrer en jeu : soit la cellule tumorale “perd” ce par quoi elle pourrait être reconnue, soit elle parvient à inhiber les adversaires, en les privant de ravitaillement, en mettant des barbelés sur le parcours, etc. », explique le chercheur. Ses travaux portent en particulier sur le cancer du sein, un type de cancer plutôt résistant à l’immunothérapie. « On examine des tumeurs du sein très précoces pour voir si une action immunitaire se met en place ou non. Les premiers constats, que nous avions présentés avec un doctorant dans le cadre du Télévie, ont montré que ces tumeurs n’étaient pas très visibles pour le système immunitaire. On peut donc penser que quand le cancer devient invasif, c’est déjà le résultat d’une sélection : il y a eu auparavant une reconnaissance et une destruction des cellules cancéreuses ; celles qui subsistent sont celles qui ne peuvent plus être reconnues, qui sont parvenues à se rendre invisibles. »
Dans le cadre d’un projet WELBIO, Pierre Coulie s’intéresse par ailleurs au rôle de certaines réponses immunitaires particulières dans la polyarthrite rhumatoïde et le lupus érythémateux disséminé. « Les recherches sur le cancer et sur les maladies auto-immunes se croisent car les cellules que nous voulons activer dans les cancers, ce sont aussi celles que nous soupçonnons d’être impliquées dans ces maladies auto-immunes. Dans le cancer, on voudrait inhiber les mécanismes immunosuppresseurs et dans les maladies auto-immunes, nous voudrions les amplifier. Ce sont des constructions différentes mais avec la même boîte de Lego. »Il arrive d’ailleurs que les patients cancéreux traités par immunothérapie développent des problèmes auto-immunitaires. A l’inverse, avoir une maladie auto-immune pourrait-il protéger du cancer ? « Il faudrait faire des études sur de très grandes séries, mais c’est théoriquement possible », avance Pierre Coulie. « Malheureusement il y a un facteur confondant: une maladie auto-immunitaire chronique s’accompagne souvent d’inflammation chronique, qui peut favoriser l’apparition de cancers. » Le jeu de construction ne fait que commencer.
Plume : Julie Luong

Empreinte : Pierre Coulie, Professeur à l’UCLouvain et membre de la Commission scientifique Télévie.

Empreinte : Professeure à l’UCLouvain et promotrice de projets Télévie.